Être bien dans sa peau en (péri)ménopause
La ménopause est une étape clé dans la vie d’une femme.
Elle survient le plus souvent entre 45 et 55 ans, et se caractérise par l’arrêt définitif des menstruations lié à la diminution des niveaux d’hormones (en particulier d’œstrogènes et de progestérone). D’un point de vue médical, on considère qu’une femme est ménopausée lorsqu’elle n’a pas eu de règles pendant plus de 12 mois consécutifs.
Avant cela survient la périménopause, elle correspond à la période de transition : les premiers symptômes de la ménopause apparaissent mais ne sont pas encore installés durablement. Pour beaucoup, cette étape de périménopause peut durer plusieurs années.
Périménopause vs ménopause : quelles différences ?
La périménopause correspond à la phase de transition qui précède la ménopause. Les ovaires fonctionnent encore, mais leur activité devient irrégulière.
Durant cette période, il est fréquent d’observer :
- des cycles menstruels irréguliers
- des variations hormonales importantes
- l’apparition des premiers symptômes (bouffées de chaleur, troubles du sommeil, variations d’humeur).
La ménopause, quant à elle, est confirmée lorsqu’une femme n’a pas eu de règles pendant 12 mois consécutifs.
Cette transition hormonale peut durer plusieurs années, ce qui explique pourquoi certaines femmes ressentent des symptômes longtemps avant l’arrêt définitif des règles
Chaque femme vit la ménopause de manière unique : les symptômes varient d’une femme à l’autre, tout comme leur intensité et leur impact sur la qualité de vie.
Quels sont les symptômes les plus fréquents de la ménopause ?
Les manifestations de la ménopause peuvent varier d’une femme à l’autre. Les plus fréquentes sont :
Symptômes vasomoteurs
- bouffées de chaleur
- sueurs nocturnes
Symptômes génito-urinaires
- sécheresse vaginale
- douleurs pendant les rapports
- infections urinaires
- fuites urinaires
Ces symptômes correspondent à ce que l’on nomme SGUM : Syndrome Génito-Urinaire de la Ménopause. Il regroupe l’ensemble des symptômes liés à la diminution des œstrogènes qui affecte les tissus de la vulve, du vagin et des voies urinaires.
Avec la baisse hormonale, ces tissus deviennent progressivement plus fins, plus secs et moins élastiques. Cette évolution peut entraîner différents inconforts, parfois discrets au début mais qui peuvent s’intensifier avec le temps.
Le SGUM peut se manifester par :
- une sécheresse vaginale
- des démangeaisons ou sensations de brûlure
- des douleurs pendant les rapports
- des irritations ou inconforts vulvaires
- des envies d’uriner plus fréquentes
- des infections urinaires plus répétées
- parfois de petites fuites urinaires à l’effort
Ces symptômes sont très fréquents : ils concernent une grande proportion des femmes après la ménopause. Pourtant, ils restent encore peu évoqués en consultation, souvent par gêne ou parce qu’ils sont perçus comme une évolution “normale”.
Il est pourtant important de savoir que ces symptômes peuvent être pris en charge. Des solutions existent pour améliorer l’hydratation de la muqueuse, restaurer le confort intime et accompagner les changements du plancher pelvien.
Symptômes généraux
Fatigue, troubles du sommeil, irritabilité, troubles de la concentration…
Certaines femmes ressentent peu de symptômes tandis que d’autres peuvent être davantage impactées.
Face à ces évolutions naturelles de votre corps, notre équipe est à vos côtés pour vous accompagner vers cette nouvelle étape. Nous sélectionnons pour vous des produits de qualité, reconnus pour leur efficacité et recommandés par les professionnels de santé.
Ce qui se passe dans le corps à la ménopause
La ménopause correspond à l’arrêt progressif de l’activité des ovaires. Ceux-ci produisent alors de moins en moins d’hormones sexuelles, notamment les œstrogènes et la progestérone.
Cette évolution hormonale entraîne plusieurs changements dans l’organisme :
- les cycles menstruels deviennent irréguliers puis disparaissent
- les muqueuses vaginales deviennent plus fines et plus sensibles
- la densité osseuse diminue progressivement
- le métabolisme et la régulation de la température corporelle évoluent.
Ces transformations sont naturelles mais elles peuvent s’accompagner de symptômes plus ou moins marqués selon les femmes.
Quand consulter ?
Si les symptômes de la ménopause affectent votre qualité de vie, il peut être utile d’en parler avec un professionnel de santé.
Selon votre situation, il pourra proposer :
- des conseils hygiéno-diététiques
- un traitement hormonal de la ménopause (THM) lorsque cela est indiqué
- des solutions locales pour la sécheresse vaginale
- une prise en charge des troubles urinaires.
Un suivi médical permet également de surveiller certains aspects importants comme la santé osseuse ou cardiovasculaire.
La (péri)ménopause peut s’accompagner de nombreux changements physiques et émotionnels. Bonne nouvelle : il existe aujourd’hui différentes solutions pour soulager ces symptômes et améliorer le confort au quotidien. Qu’il s’agisse de soutenir l’équilibre hormonal, de prendre soin de la zone intime ou d’accompagner le plancher pelvien, certaines approches peuvent aider à vivre cette transition plus sereinement.
Approche n°1
Soutenir l'équilibre hormonal
Pour mieux vivre cette transition, les compléments alimentaires peuvent offrir un soutien précieux en apportant des actifs ciblés qui contribuent à atténuer les désagréments de la ménopause et à améliorer la qualité de vie au quotidien.
Vous trouverez dans cette section, une sélection de produits formulés et pensés pour répondre aux besoins spécifiques des femmes à cette étape clé, chacun apportant des bienfaits complémentaires selon les préoccupations rencontrées.
Avertissements et précautions d’emploi : Les compléments alimentaires ne doivent pas se substituer à une alimentation variée et équilibrée et à un mode de vie sain. Ne pas dépasser la dose quotidienne recommandée. Ne pas utiliser en cas d’hypersensibilité ou d’allergie à l’un de ses ingrédients. Tenir hors de portée des enfants.
Libicare Meno, gamme Procare
Sa formule associe extraits de plantes, vitamines et mélatonine pour aider à réduire les bouffées de chaleur, favoriser un sommeil réparateur et soutenir la vitalité et la libido. Le programme combine une gélule jour et une gélule nuit pour agir sur les symptômes tout au long de la journée.
Hollis Ménopause
Spécifiquement conçu pour la périménopause et la ménopause, il soulage les désagréments physiques tels que les bouffées de chaleur, les sueurs nocturnes, la fatigue, la baisse de libido et prévient l'ostéoporose. Il contribue aussi à restaurer votre équilibre émotionnel, offrant ainsi une solution aux défis émotionnels de la ménopause.
Hollis Onagre
À l’origine pensé pour la fertilité et apaiser les symptômes menstruels, il possède également des effets bénéfiques sur la ménopause : il régule les hormones, a des propriétés anti-inflammatoires et protège les os et les articulations.
Les bouffées de chaleur sont généralement de courte durée, quelques minutes tout au plus, mais leur fréquence peut varier : elles peuvent être ponctuelles ou se répéter plusieurs fois par heure. Elles surviennent souvent la nuit, perturbant ainsi le sommeil, mais peuvent également apparaître en journée, notamment sous l’effet de la chaleur, après un repas, la consommation d’alcool, une activité physique ou encore une émotion forte. Si elles disparaissent chez certaines femmes au bout de quelques mois, elles peuvent aussi persister plusieurs années.

Approche n°2
Améliorer le confort intime
Les bouffées de chaleur ne sont pas les seules à s’inviter à la ménopause. La sécheresse vaginale fait souvent aussi partie du voyage… et elle est rarement la bienvenue. Heureusement, des solutions simples existent pour retrouver confort et bien-être au niveau la zone vulvo-vaginale.
Pour pallier la sécheresse vulvo-vaginale qui survient souvent à la (péri)ménopause, les gels hydratants avec ou sans hormones et mousses lavantes peuvent offrir confort intime et soulagement au quotidien.
Mais attention, aux douches vaginales
Le vagin est naturellement autonettoyant : les pratiquer peut perturber l’équilibre de la flore vaginale et favoriser l’apparition de mycoses ou d’infections urinaires.
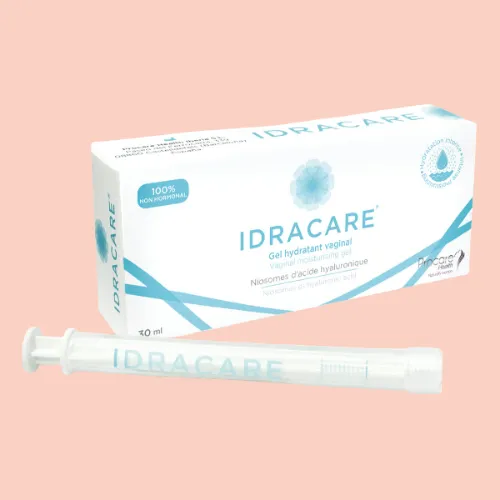
Gel vaginal hydratant et réparateur Palomacare non hormonal (dispositif médical)
Sa formule associe acide hyaluronique, centella asiatica et aloe vera, ce gel a une action cicatrisante en plus de l’hydratation. Il est conçu pour restaurer le confort intime en cas de sécheresse ou d’atrophie vaginale en favorisant la réparation et l’hydratation profonde de la muqueuse tout en soutenant l’équilibre de la flore vaginale.
Mousse intime sensitive Palomacare
Cette mousse douce à haute tolérance nettoie délicatement la zone vulvaire et peut être utilisée pour l’entretien du pessaire. Sa formule enrichie en extraits botaniques, bétaïne et agents émollients aide à préserver l’équilibre du microbiote vaginal tout en respectant la sensibilité de la peau.
Parce que ménopause ne rime pas avec arrêt de la vie sexuelle, bien au contraire, le gel lubrifiant est un indispensable de toujours !
Le lubrifiant YES
Ce gel intime est doux, hypoallergénique, sans glycérine ni hormones. YES respecte le pH naturel de la flore vaginale et limite les irritations. Transparent et non collant, il est compatible avec les muqueuses sensibles et les dispositifs en silicone comme les pessaires.
Coffret soin intime
Ce coffret réunit les essentiels pour l’hydratation et le confort intime : le gel lubrifiant YES, les gels hydratants Palomacare et Idracare, ainsi que la mousse lavante Palomacare Sensitive.
Idéal pour soulager la sécheresse vulvo-vaginale et les inconforts pendant les rapports, il offre une solution pratique et complète, adaptée aux muqueuses sensibles et compatible avec l’usage du pessaire.
💡 Pourquoi les troubles urinaires sont plus fréquents à la ménopause ?
La baisse des œstrogènes peut fragiliser les tissus qui soutiennent la vessie et l’urètre.
Avec le temps, cela peut entraîner :
- des fuites urinaires à l’effort
- une sensation de pesanteur pelvienne
- parfois un prolapsus (descente d’organes)
Ces symptômes sont fréquents mais ils peuvent être pris en charge efficacement, notamment grâce à la rééducation périnéale ou à l’utilisation de dispositifs médicaux adaptés comme les pessaires.
Approche n°3
"soutenir les organes" > prolapsus
EN ATTENTE
Avoir mal pendant les rapports - ou avoir des douleurs vulvaires ou pelviennes en-dehors des rapports - n’est jamais normal.
Si des douleurs sexuelles persistent ou impactent votre qualité de vie, parlez-en à un professionnel de santé.
Approche n°4
Gérer les troubles urinaires
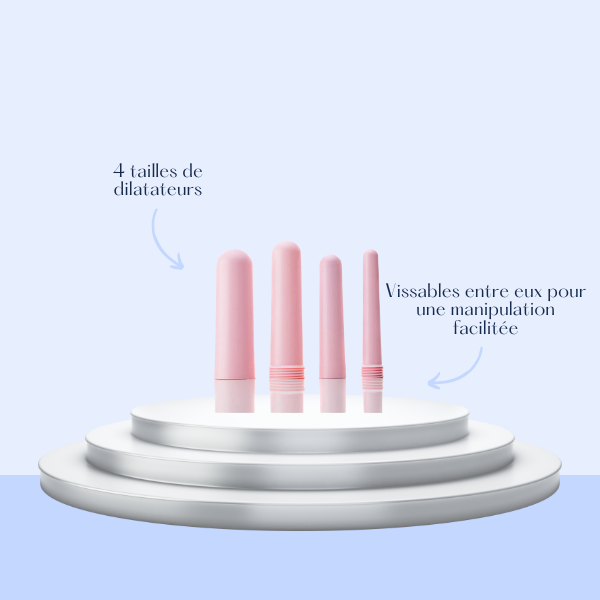
Si vous constatez de petites fuites urinaires à l’effort - un éclat de rire, un éternuement ou un simple changement de position - les pessaires peuvent devenir de véritables alliés pour vous aider à garder confort et liberté au quotidien.
Le pessaire est un dispositif médical, si vous souffrez d’incontinence à l’effort et/ou d’un prolapsus, il est fortement recommandé de consulter un professionnel de santé : il est indispensable de réaliser des tests pour trouver le bon modèle et la bonne taille de pessaire.
En cas de besoin, veuillez vous référer à notre Annuaire Réseau Pessaire pour trouver un professionnel de santé proposant des consultations d’essai ou de suivi de pessaires près de chez vous.
Le pessaire Dish/Bol urétral
Grâce à son bouton stabilisateur, il remet l’urètre dans l’axe et compense une insuffisance sphinctérienne, réduisant ainsi les fuites urinaires à l’effort.
Sa forme de bol soutient également la vessie et l’utérus en cas de prolapsus, soulageant ainsi les sensations de pesanteurs pelviennes, les hernies vaginales, les douleurs et les dyspareunies.
Le Pessaire Cube
Le Cube stabilise l’urètre et limite les fuites urinaires à l’effort tout en corrigeant les symptômes liés au prolapsus.
Le Pessaire Cube est conçu pour un port journalier, il doit être retiré et nettoyé le soir, afin de laisser les sécrétions naturelles de votre vagin s’écouler (les orifices n’en laissent passer qu’une partie), et de laisser votre muqueuse au repos.
Il peut être utilisé quotidiennement ou ponctuellement, lors d’activités physiques ou à certaines périodes du cycle menstruel par exemple.
Le pessaire tandem
Le Tandem, grâce à son volume et sa longueur, corrige les fuites urinaires d’effort mais également les prolapsus du rectum et les prolapsus importants quand le cube simple n’est pas suffisant. Il est idéal en cas d’absence totale de tonicité des parois vaginales,de béance ou d’absence de col utérin. Tout comme le pessaire cube simple, il est conçu pour être retiré et nettoyé tous les soirs.
Si vous préférez une solution sans dispositif intra‑vaginal, les culottes anti‑fuites urinaires peuvent être une alternative pratique et confortable.
La culotte absorbante Amandine de Wounded Women est une culotte conçue pour les femmes en récupération post-opératoire, en post partum mais aussi pour les règles très abondantes ou pour les fuites urinaires.
Avec un effet seconde peau, et une coupe taille haute et enveloppante elle est très confortable.
Autre point fort : elle sèche très vite grâce à son tissu technique et innovant.
Le rôle du périnée à la ménopause
Le plancher pelvien soutient les organes du bassin : vessie, utérus et rectum.
Avec l’âge, les grossesses, les accouchements ou les variations hormonales, ces muscles peuvent perdre en tonicité.
Cela peut se traduire par des fuites urinaires, des sensations de pesanteurs pelviennes, un prolapsus…
La rééducation périnéale permet de renforcer ces muscles et de restaurer leur fonction de soutien, améliorant ainsi le confort au quotidien. Notez qu’il est important de consulter un professionnel de santé en amont pour déterminer le programme adapté à votre situation.
Approche n°5
Renforcer le périnée
La sonde de rééducation connectée Emy (dispositif médical)
Grâce à son application mobile et à ses jeux interactifs, Emy permet de pratiquer sa rééducation pelvi‑périnéale à la maison, en complément des séances avec un(e) kinésithérapeute ou une sage-femme. Elle peut également être utilisée en parallèle de l’utilisation d’un pessaire pour un soutien optimal.
Quelques habitudes qui peuvent aider au quotidien
Certaines habitudes peuvent contribuer à mieux vivre la transition de la ménopause :
- pratiquer une activité physique régulière
- adopter une alimentation riche en calcium et vitamine D
- limiter alcool, café et aliments très épicés (qui peuvent déclencher les bouffées de chaleur)
- privilégier un sommeil régulier
- prendre soin de sa santé intime.
Ces mesures simples peuvent compléter efficacement les solutions thérapeutiques auxquelles vous aurez recours dans le cadre de votre parcours de soin.
Témoignages ♥
Les associations Périnée bien aimé, Les Clés de Vénus et l’AFREPP sont là pour vous aider !
Cliquez sur leur logo pour découvrir leur site internet 🤗