Aunque afecta al 50 % de la población, el prolapso sigue siendo hoy en día una patología tabú, porque posee connotaciones negativas y se puede vivir con vergüenza, incomprensión, ira o desesperación. Muchas mujeres, de todas las edades, no se atreven a hablar de ello, no acuden al médico y no saben que el prolapso no es una fatalidad y que se puede prevenir y controlar.
En MyLittlePessaire, creemos que es importante romper estos tabúes, ayudar a las mujeres a entender su cuerpo y su funcionamiento, y empoderarlas. ¿Qué factores favorecen la aparición de un prolapso? ¿Qué tratamientos hay? ¿Cómo llevarlo mejor? ¿Cómo recuperar el control del cuerpo y la feminidad? ¿Cómo recuperar la calidad de vida a la que todas tenemos derecho y moverse con total libertad?

¿Qué es el prolapso?
"Prolapso" es una palabra latina que significa "caída". El prolapso es el descenso de un órgano o parte de un órgano.
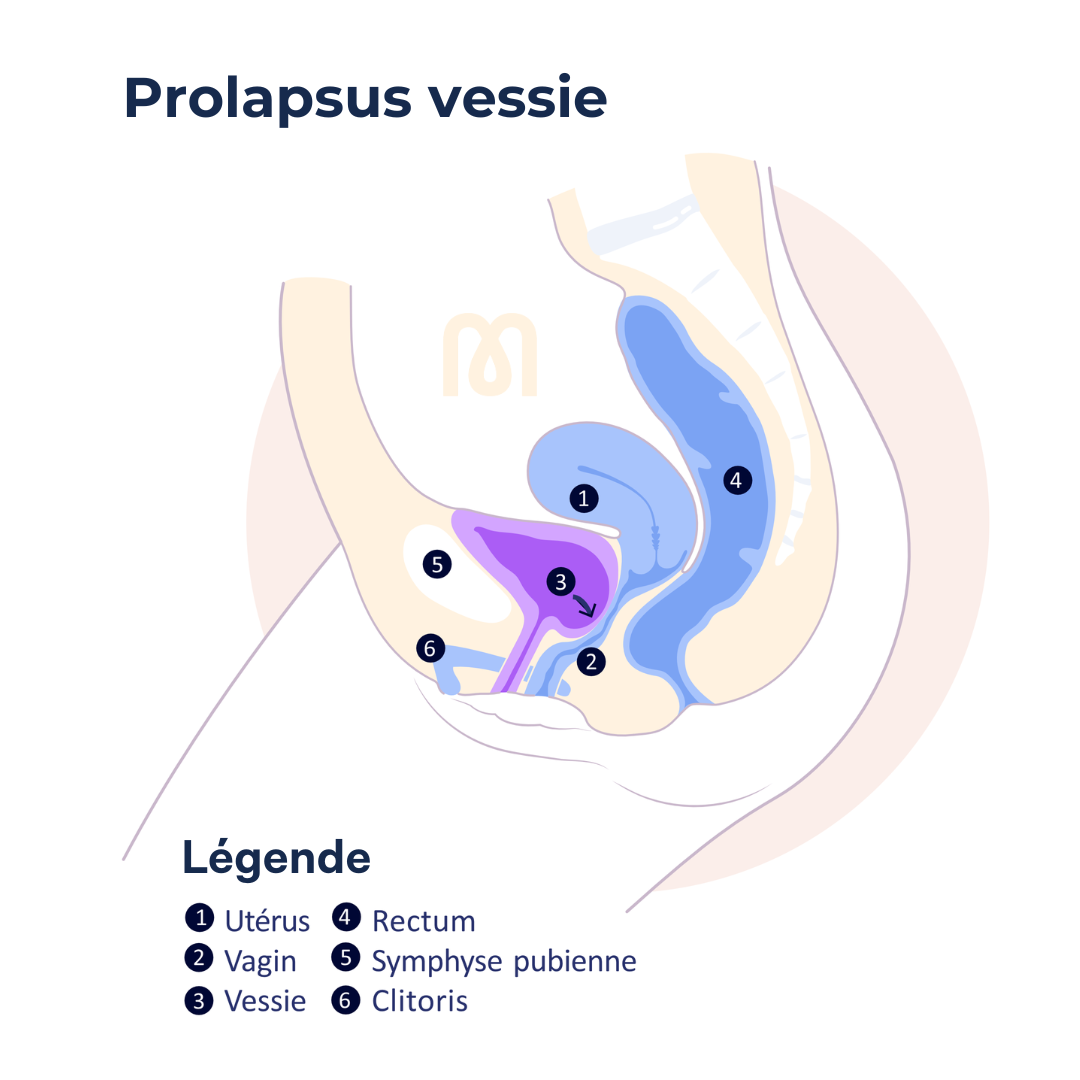
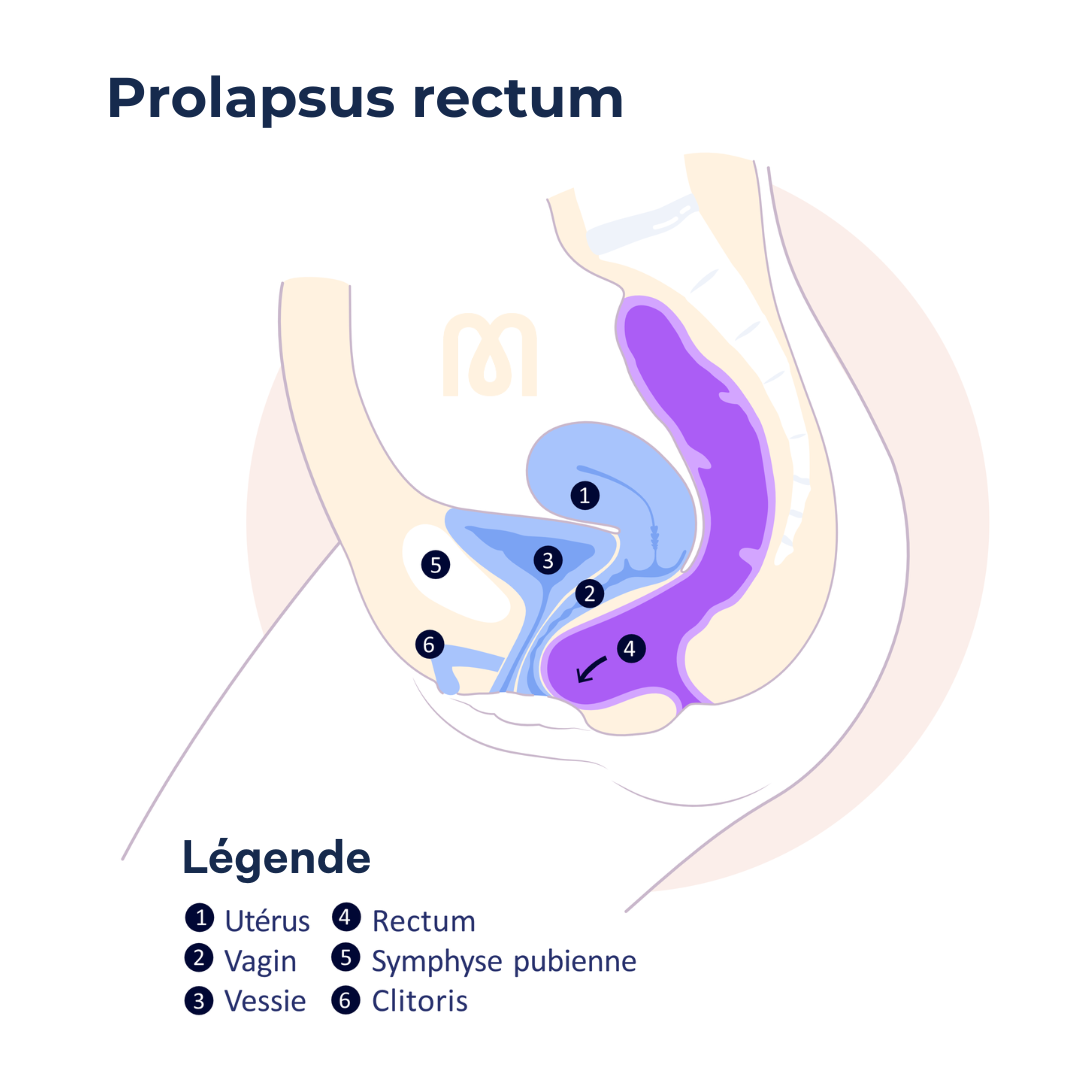
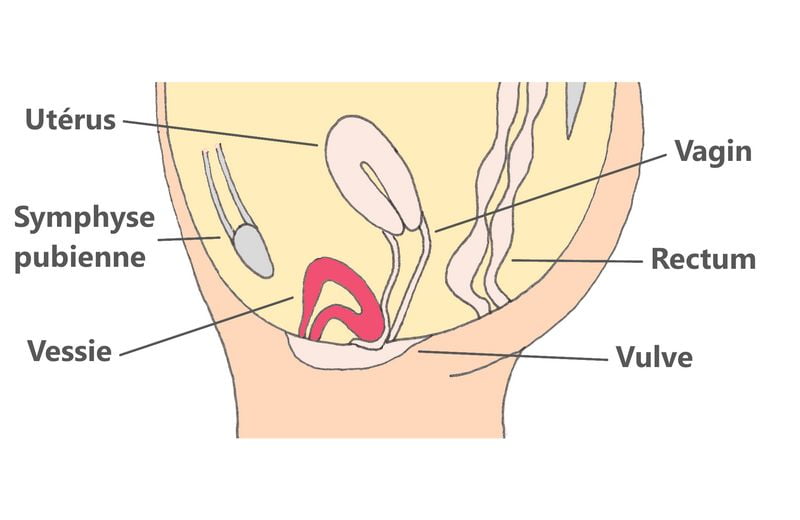
En el lenguaje cotidiano, cuando hablamos de ``prolapso``, generalmente nos referimos al prolapso de los órganos pélvicos, es decir, al descenso de uno o varios órganos de la pelvis menor: vejiga, útero, recto. Estos órganos presionan entonces contra la pared vaginal, y pueden acabar deformándola, creando hernias (en el lenguaje corriente, se habla a menudo de bolas blandas en la vagina), o incluso sobresaliendo completamente de la vulva (el útero puede sobresalir de la vagina en caso de prolapso avanzado, por ejemplo).
Un prolapso puede ser transitorio, y acabar resolviéndose lentamente en el posparto si se detecta y se trata con rapidez, o puede ser permanente.
El prolapso no es grave y no conlleva ningún riesgo para la salud, salvo en casos muy raros. En cambio, suele conllevar pérdida de calidad de vida, malestar, disminución de la autoestima, deterioro de la imagen corporal e imposibilidad de practicar determinadas actividades físicas, deportivas, sociales, familiares y sexuales.
El diagnóstico es clínico y rápido: se realiza mediante exploración con espéculo y/o tacto vaginal.
3 órganos pueden verse afectados por el prolapso:
Es habitual que los prolapsos de varios órganos estén relacionados. Se habla, por ejemplo, de cistocele de tracción cuando el histerocele provoca el descenso de la vejiga. Los 3 órganos pueden sufrir un prolapso.
La importancia de un prolapso se expresa en 4 grados, según cuánto hayan descendido los órganos:



¿Cuáles son los síntomas del prolapso genital?
Los síntomas más frecuentes del prolapso son sensaciones de pesadez y pesadez pélvica, que pueden ir acompañadas de dolor espontáneo o dolor durante las relaciones sexuales (lo que se conoce como dispareunia).
Otros síntomas también pueden afectar a la actividad sexual: pérdida de sensibilidad, sensación de que la vulva está abierta, molestias durante la penetración, etc., lo que a menudo provoca una disminución de la libido.
Los problemas urinarios también son síntomas frecuentes, sobre todo en los casos de cistocele (prolapso de vejiga): incontinencia, dificultad para orinar, infecciones urinarias, etc. Los problemas anorrectales o de tránsito (estreñimiento, dificultad para defecar o incontinencia anal) también pueden deberse a un rectocele (prolapso de recto).
También es frecuente sentir una especie de bola blanda (o dura en el caso de un prolapso de útero) en el interior de la vagina, que puede provocar molestias continuas durante determinados movimientos o durante las relaciones sexuales.
En resumen, los síntomas más comunes del prolapso son los siguientes:
¿Cómo aparece el prolapso?
Los órganos de la pelvis menor (el útero, la vejiga y el recto) se mantienen en su lugar mediante un conjunto muscular y ligamentoso a menudo denominado «perineo». En pocas palabras, estos órganos cuelgan de los ligamentos y los sostienen un conjunto de músculos, conocidos como «cinturón perineal» (por su función dinámica, en lugar del inerte «suelo pélvico»), que forman haces entre el pubis y el sacro. Este conjunto está atravesado por un gran orificio, la vagina, que crea así una «zona frágil».
El prolapso lo causa un debilitamiento o estiramiento de los ligamentos de los que cuelgan los órganos pélvicos. Demasiado distendidos, estos ligamentos dejan de cumplir correctamente su función, que es la de mantener estos órganos en su sitio. Estos últimos tienden a deslizarse hacia abajo por efecto de la gravedad y cargan su peso sobre los músculos del cinturón perineal. Si estos músculos también se debilitan, se relajan o se estiran en exceso, dejan de poder garantizar la función de apoyo y cierre, especialmente a la altura de la uretra y del recto: los órganos ya no se mantienen en su sitio y se hunden más a través de la pared vaginal. La distensión de los ligamentos de los órganos pélvicos tenderá entonces a aumentar, ya que ya no se benefician del apoyo del perineo y, por tanto, se ven aún más presionados por el peso de los órganos… Así es que es un círculo vicioso.
Desgraciadamente, cuando fallan las estructuras de suspensión es una quimera pensar en «tensarlas» por un simple trabajo de contracción perineal. El tratamiento deberá ser más completo.
¿Qué factores de riesgo causan prolapso?
Los factores de riesgo que pueden favorecer el prolapso de los órganos pélvicos son numerosos y, a menudo, deben combinarse para dar lugar a la patología. Los factores más importantes son los factores obstétricos y hormonales, pero la genética y el estilo de vida también tienen una gran influencia.
¿Cuáles son los tratamientos para el prolapso?
Existen 3 soluciones terapéuticas para aliviar los síntomas del prolapso. Estas soluciones no se excluyen mutuamente, sino que pueden ser complementarias. Algunas de ellas pueden ser más o menos adecuadas en función de su etapa de la vida, sus expectativas de embarazo, etc.
En sus recomendaciones sobre el tratamiento del prolapso, publicadas en mayo de 2021, la HAS (Autoridad Nacional Francesa de la Salud) designa la reeducación y los pesarios como tratamientos de primera línea para el prolapso de órganos pélvicos. La cirugía es un tratamiento de segunda línea.
La rehabilitación toracoabdominoperineal
La rehabilitación toracoabdominoperineal (a menudo llamada «rehabilitación perineal») sirve para hacer balance de la situación (evaluación) a fin de definir claramente las causas del prolapso y de establecer las sesiones necesarias. Puede permitirnos fortalecer los músculos del cinturón pélvico y así mejorar la sujeción los órganos y quitar peso a los ligamentos de los que cuelgan. Por otra parte, no permite recuperar los ligamentos que, si están distendidos, permanecerán así. La rehabilitación no se limita a fortalecer los músculos del perineo. También permite corregir posibles hipertonías, pérdidas de control, malos hábitos (esfuerzo defecatorio, estreñimiento, respiración, deporte), problemas posturales, etc.
Un terapeuta especializado (kinesioterapeuta o comadrón) supervisa la rehabilitación, pero la autorrehabilitación en casa también es importante. La rehabilitación es una solución terapéutica y preventiva.
El pesario
Este pequeño dispositivo médico de silicona se inserta en la vagina para volver a colocar correctamente los órganos y eliminar así varios síntomas relacionados con el prolapso. Es una solución conservadora, flexible y reversible, que se puede utilizar de forma continuada, temporal u ocasional, como solución terapéutica o preventiva. El pesario, que es una alternativa eficaz a la cirugía, también sirve como complemento de esta: permite aguardar la operación sin tener que sufrir los síntomas del prolapso, preparar las mucosas para la operación y anticipar el impacto de la operación sobre la sintomatología (permite, en particular, detectar una posible incontinencia enmascarada por el prolapso). El pesario también es una solución terapéutica y preventiva. No cura, sino que alivia y aporta un verdadero confort en la vida diaria y durante las actividades físicas o deportivas.
La cirugía
Consiste en volver a colocar los órganos pélvicos con técnicas adaptadas a cada patología. Puede realizarse por vía alta (promontofijación, con anestesia general) o por vía baja (anestesia local mediante epidural). Actualmente, las recomendaciones tienden más hacia la promontofijación. Esta operación se realiza mediante celioscopia, es decir haciendo pequeños agujeros de unos pocos milímetros en el abdomen, por donde se introducirán las prótesis. La cirugía del prolapso generalmente requiere un ingreso hospitalario de uno o dos días, pero también se puede realizar de forma ambulatoria. El principal riesgo es el de una recurrencia, el envejecimiento de los tejidos que continúa después de la operación, especialmente en caso de esfuerzo crónico. En el caso de la promontofijación, el riesgo es esencialmente el de una modificación de la estática pélvica con descompensación de otra etapa, o incluso el de una complicación a la altura de las prótesis. La incontinencia urinaria de esfuerzo también puede salir a la luz tras la cirugía y darse en el posoperatorio, si no se ha identificado de antemano.
Otras vías para explorar
Un prolapso también se puede paliar con medidas relacionadas con la higiene diaria (hablamos de reeducación conductual):
- Medidas dietéticas en caso de sobrepeso u obesidad
- Tránsito mejorado, aprender a defecar correctamente (postura y respiración)
- Postura y respiración al hacer ejercicio físico
- Tratar la tos crónica
Finalmente, el tratamiento dirigido a los trastornos menopáusicos también puede estar indicado para mujeres con atrofia vulvovaginal, en particular la terapia de sustitución hormonal (salvo contraindicaciones). Este tipo de tratamiento, al restablecer el equilibrio hormonal, mejora la troficidad y elasticidad de las mucosas vaginales y, por tanto, reduce su caída y las hace más resistentes al peso ejercido por los órganos de la pelvis.
Este tipo de tratamiento también se suele prescribir junto con otras soluciones terapéuticas. En particular, permite optimizar la tolerancia al pesario evitando que este cause una posible irritación vaginal o erosiones en una mucosa demasiado frágil.
¿Qué tratamiento elegir?
La elección del tratamiento depende totalmente de usted.
Depende de 3 elementos (en este orden):
- Sus preferencias
- Su patología
- La gravedad y la naturaleza de sus síntomas.
El profesional sanitario debe ofrecerse y explicarse todos los tratamientos para permitirse tomar una decisión fundamentada que realmente cumpla con sus expectativas. Una vez más, las distintas opciones terapéuticas pueden ser complementarias y no necesariamente excluyentes. Su elección puede cambiar con el tiempo, en función de su vida y sus síntomas.
¿Es posible prevenir el prolapso?
Somos mamíferos bípedos, por lo que, lamentablemente, poco podemos hacer con respecto a la gravedad y el peso que soportan a lo largo de nuestra vida los órganos de nuestra pelvis menor.
Sin embargo, existen formas de proteger los ligamentos y los músculos del cinturón perineal y de reducir el riesgo de prolapso. Y hay formas de detener la progresión de un prolapso en un estado inicial o incluso asintomático.
- Preparación para el parto
- La rehabilitación perineal (especialmente después del parto, pero también durante toda la vida)
- La educación en los gestos de la vida cotidiana (micción, ir al baño, levantar un objeto pesado…)
- Educación para la práctica deportiva (respiración, postura…): descubre en particular los talleres ofrecidos por la asociación francesa Sport & Spécificités Féminines
- El uso del pesario
- Durante la práctica de actividades de riesgo para el perineo (deporte, transporte de cargas pesadas)
- Durante los períodos en los que se ejerce una fuerte presión sobre el perineo (embarazo, episodios de tos crónica)
- Al diagnosticar la aparición de prolapso, incluso asintomático, para evitar el agravamiento y la aparición de síntomas